Механизм наркоза интересовал исследователей с момента открытия эфирной анестезии, однако первые теории, основанные на изучении изменении в клетках мозга, появились в начале XX в.
Наиболее распространенные из них объясняют наркоз с точки зрения физических и химических свойств наркотического вещества. С развитием физиологии ЦНС и высшей нервной деятельности упор в поиске приемлемой гипотезы был сделан на изменениях физиологического состояния разных отделов головного мозга. Как выяснилось, механизмы клеточною наркоза и наркоза у высокоорганизованного организма принципиально различны.
Еще Г1.М. Сеченов считал, что в состоянии наркоза происходит целенаправленное торможение головного мозга, которое распространяется на более низкие отделы и спинной мозг. Н.Е. Введенский (1903) показал, что торможение развивается при условиях длительного воздействия сверхсильных раздражителей, а чрезмерными являются такие раздражители, которые превышают предел функциональной подвижности (лабильности) клетки. Наркотическое вещество резко снижает лабильность нейронов, и в них развивается наркотическое торможение.
B.C. Галкин (1953) разработал теорию, согласно которой действие наркотика на ЦНС выражается в последовательно наступающем торможении Коры, а затем подкорковых образований. По его мнению, на первом этапе происходит активное торможение в коре головного мозга, на втором - торможение коры с высвобождением подкорки с возможной положительной ее индукцией, что проявляется стадией возбуждения, на третьем - торможение и коры, и подкорки - фаза наркотического сна.
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
П.К. Анохин связал механизм наркоза с ретикулярной формацией ствола головного мозга. Предложенная им гипотеза основана на неравной чувствительности разных отделов головного мозга к наркотическому веществу где наиболее чувствительной является ретикулярная формация. Ретикулярная формация связана со многими центрами коры мозга и надкорковы-ми структурами. Под действием наркотика уменьшается ее активизирующее влияние на кору и подкорковые структуры; наступает наркотический сон.
2.2. СТАДИИОДНОКОМПОНЕНТНОГОНАРКОЗА
В клиническом течении однокомпонентного наркоза (на примере эфира) различают четыре стадии.
/ стадия (анальгезии) наступает постепенно через 3-5 мин от начала наркоза. Сознание угасает вплоть до его выключения В этой стадии высшая нервная деятельность подвергается наибольшему испытанию, создается субъективное отношение больных к наркозу.
Все параметры выглядят как до начала наркоза: окраска кожных покровов нормальная, показатели гемодинамики и дыхания на исходном уровне. Рефлексы, как правило, повышены. На всякое раздражение больной реагирует резче, чем обычно. Все осложнения в этот период носят рефлекторный характер: бронхоспазм, ларингоспазм, рефлекторная остановка дыхания, сердца. По мере усыпления чувство боли прогрессивно угнетается и наступает полная анальгезия. Это стадия рауш-наркоза (оглушения), который применяется как самостоятельное анестезиологическое пособие при краткосрочных вмешательствах (вправление вывихов, вскрытие абсцесса, жстракция зуба).
// стадия (возбуждения) наступает с момента утраты сознания, для эфира обычно через 6-8 мин Для этой стадии характерно выраженное двигательное возбуждение, дыхание учащено, отмечаются тахикардия, повышение АД, гиперемия кожных покровов. Зрачки расширены, не реагируют на свет. Можег быть рвота. Всякое раздражение (операция) в лог период нежелательно, так как вызывает неконтролируемые действия со стороны больною.
III стадия (хирургическая) позволяет выполнять хирургические вмешательства и является задачей общего обезболивания. Классическим является разделение хирургической стадии наркоза на четыре уровня (Гведел, 1937). Все подуровни III стадии наркоза в чистом виде своеобразны и отличаются одна от другой по состоянию дыхания, сердечно-сосудистой деятельности степени релаксации скелетной мускулатуры и рефлексам.
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
Со времен H.II. Пирогова уровни хирургической стадии наркоза наиболее удобно определять но глазным рефлексам. К ним относятся непроизвольная подвижность глазных яблок, роговичный рефлекс, реакция зрачка на свет. Эгп рефлексы связаны с глазодвигательным центром продолговатого мозга, расположенным вблизи центров дыхания и кровообращения, поэтому с их помощью можно косвенно судить о степени угнетения дыхания и сердечной деятельности.
1-й уровень наркоза называется уровнем движения глазных яблок (к концу этого уровня непроизвольное движение глазных яблок прекращается и они занимают центральное положение); 2-й - уровень роговичного рефлекса (окончание этого уровня отмечается по пропаданию роговичного рефлекса); 3-й - уровень расширения зрачка; и, наконец, 4-й - паралич глазных рефлексов, при котором наблюдается также полное угнетение ди-афрагмального дыхания. При углублении наркоза наступают паралич дыхательного и сосудодвигательного центра и смерть.
IV стадия - пробуждение. Выход из эфирного наркоза происходит в обратном порядке введения в наркоз. Однако процесс пробуждения более длительный.
2.3. ПОДГОТОВКА БОЛЬНОГО К НАРКОЗУ
Подготовке больных к наркозу следует уделять особое внимание Она начинается с личного контакта врача-анесгезиолога с больным. Предварительно анестезиологу необходимо ознакомиться с историей болезни и уточнить показания к операции, а все интересующие его вопросы он должен выяснить сам лично
При плановых операциях анестезиолог начинает осмотр и знакомство с больным за несколько дней до операции. В случаях экстренных вмешательств осмотр проводится непосредственно перед операцией.
Анестезиолог обязан знать род занятий пациента, не связана ли его "фудовая деятельность с вредным производством (атомная энергия, химическая промышленноегь и др.). Большое значение имеет анамнез жизни больного: перенесенные заболевания (сахарный дпабег, ИБС и перенесенные инфаркты миокарда, гипертоническая болезнь), регулярно принимаемые лекарства (глюкокортикоидные юрмоны, инсулин, гипотензивные средства). Особо следует выяснить переносимость лекарственных препаратов (аллергический анамнез).
Врач, проводящий анестезию, должен быть хорошо осведомлен о состоянии сердечно-сосудистой системы, легких, печени. В число обязатель-
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
пых метопов обследования больного до операции входят: общин анаши крови и мочи, биохимический анализ крови, свертывание крови (коагуло-ц\шма). В обязательном порядке должны быть определены группа крови и Rh-прннадлежносгь. Производят также электрокардиографию. Применение ингаляционного наркоза заставляет уделять особое внимание исследованию функционального состояния дыхательной системы производят спирографию, определяю! пробы Штанге и Сообразе: время, на когорое больной может задержать дыхание на вдохе и выдохе. В предоперационном периоде при плановых операциях следует по возможности провести коррекцию имеющихся нарушении гомеостаза. В экстренных случаях подготовка проводится в ограниченном объеме
После оценки состояния больного анестезиолог устанавливает степень операционного риска и выбирает метод обезболивания Огепень операционного риска отражает прогноз течения наркозного и ближайшего постнаркозного периодов. Наиболее известна оценка степени риска, предложенная Н.Н Малиновским (1973). В ее основу положен балльный принцип оценки объема предполагаемого вмешательства, хирургической патологии, сопутствующих заболевании и возраста. В соответствии с количеством баллов различают малые степени риска (I-I1), риск умеренной (III) степени и большой риск (IV-V степени).
Человек, которому предстоит операция, естественно, обеспокоен, поэтому необходимы участливое отношение к нему, разъяснение необходимости операции Такая беседа может быгь эффективнее, чем действие успокоительных средств. Однако не все анестезиологи одинаково убедительно могут общаться с больными. Состояние тревоги у больного перед операцией сопровождается выбросом адреналина из мозгового слоя надпочечников, повышением обмена веществ, в связи с чем затрудняется проведение анестезии и повышается риск развития сердечных аритмий. Поэтому всем больным перед операцией назначается премедикация. Ее проводят с учетом психоэмоционального состояния больного, его реакции на заболевание и предстоящую операцию, особенностей самой операции и ее продолжительности, а также возраста, конституции и анамнеза жизни.
Премедикация при плановой операции начинается за несколько дней до операции с перорального назначения транквилизаторов пли барбитуратов. При экстренной операции целесообразно проведение премедикацин непосредственно на операционном столе под наблюдением анестезиолога. В день операции больною не кормят. До операции следует опорожнить желудок, кишечник, мочевой пузырь. В экстренных случаях это делается при помощи желудочного зонда, мочевого катетера. При наличии у больного зубных протезов их обязательно извлекают
ГПАВАХ1. ОБЕЗБОЛИВАНИЕ
До наркоза для профилактики аспирации желудочного содержимого можно однократно ввести ашацидное вещество. Для уменьшения объема желудочной секреции и кислотности вместо антацпдиых средств можно использовать блокатор Н 2 -гистамнновых рецепторов желудка (цгшетидии,
раншгшбии) или водородной помпы (омспразол, амез н др.).
Непосредственно перед операцией назначается прямая премедпкация. Она преследует цели:
Седативное действие и амнезия -эффективная премедпкация подавляет повышение кортизона в крови при напряжении. Наиболее универсальны морфии и его производные, бепзодпазепнны (диазепйлл. тазепам и др.), нейролептики (дроперидот).
Анальгезия - она особенно важна в случае имеющегося до операции болевого синдрома. Применяют наркотические анальгетики.
Торможение парасимпатической нервной системы - предупреждение вагусной остановки сердца. Она достигается применением атропина. У больных, страдающих глаукомой, атропин заменяется метаци-иом.
В премедикацию нужно включать антигистамипные препараты (димедрол, тиюльфен, страстна) с учетом того, что всякая операция и нарушение целостности тканей вызывают высвобождение гистампна, а это может привести к нежелательным реакциям (бронхоспазм, тахикардия, снижение АД). Седатнвный эффект антигнетаминиых средств используют для потенцирования наркоза.
Препараты вводят, как правило, внутримышечно за 30-60 мин до па-чала анестезин.
Все больные, которым проведена премедпкация, доставляются в операционную на каталке в сопровождении медперсонала.
2.4. ИНГАЛЯЦИОННЫЙ Н\РКОЗ
Ингаляционный наркоз основпн на введении общих анестетиков в виде пара или 1аза через дыхательные пути с последующей диффузией п\ из альвеол в кровь. Насыщение организма ингаляционным анестетиком и выделение последнего зависят от препарата, его концет рации во вдыхаемой смеси, растворимости в крови и тканях, а также от состояния дыхания и кровообращения больного.
Различают масочный и пнтубацпонныи методы ингаляционного наркоза. Масочный метод может быть применен как с помощью простой маски Эсмарха, так и посредством специальной наркозной аппаратуры. Он при-
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
меняется при непродолжительных операциях и манипуляциях не требующих управляемого дыхания и мышечной релаксации
В качестве газообразных анесгегиков используют закись азота и циклопропан; наиболее употребительными жидкими летучими анестетиками являются эфир, фтороган, трпхлорэтилен (трилен).
Эфир -это прозрачная бесцветная жидкость со специфическим резким запахом. Под действием света и воздуха разлагается, поэтому его хранят в темных флаконах с притертой крышкой. Пары эфира в смешении с кислородом взрывоопасны. К положительным свойствам эфира относят его большую терапевтическую шпроту - разницу между дозой, вызывающей хпр)ргическую стадию наркоза, и токсичной дозой, а также возможность использовать в малоприспособленных условиях. Отрицательные свойства: усыпление эфиром продолжительно и плохо переносится больным; очень выражена стадия возбуждения; эфир вызывает раздражение верхних дыхательных путей, возбуждает симпатоадреналовую систему; стадия пробуждения также весьма длительна.
Фторотаи - прозрачная жидкость со сладковатым запахом. Не взрывоопасен. Значительно сильнее эфира, поэтому требует для своего применения специальной аппаратуры. Обладает небольшой терапевтической широтой, передозировка фторотана проявляется брадикардией, снижением АД. Являясь больше анестетиком, чем анальгетиком, часто используется в качестве элемента смешанной (с закисью азота и кислородом) и комбинированной анестезии.
Закись азота - бесцветный инертный газ с приятным сладковатым запахом. Не воспламеняется, однако в сочетании с эфиром и кислородом поддерживает горение, а в смеси с хлорэтнлом, эфиром, циклопропаном в определенных концентрациях - взрывоопасна. К отрицательным свойствам закиси азота относится малая наркотическая мощность, поэтому чаще она применяется как компонент смешанной или комбинированной общей анестезии. Во избежание гипоксии содержание закиси азота во вдыхаемой смеси не должно превышать 80° о. Закись азота в обычно принятых концен-1рациях не обладает токсическим действием. Противопоказаний к анестезии закисью азота нет.
Трпхлорэтилен обладает выраженным анальгетпческнм действием. Смена стадий анестезии происходит быстро. Не раздражает слизистую оболочку дыхательных путей. Обладает большой анестетической мощностью и легкой управляемостью уровнем анестезии.
В чистом виде для длительных операций не используется, так как в больших дозах вызывает аритмию, угнетение дыхания и сердечной деятельности. Трпхлорэтилен используют только по открытому и полуоткры-
ГЛАВА XI. ОБЕЗБОЛИВАНИЬ
тому контурам, поскольку при соприкосновении с натронной известью он разлагается с образованием угарного газа и фосгена.
Циклопропан - бесцветный газ с характерным запахом. При анестезии циклопропаном наркоз наступает быстро и без возбуждения, отсутствует неблагоприятное влияние на гемодинамику. Выход из наркоза длится 5-7 мин. Ограничивают широкое применение циклопропана в клинике его взрывоопасность и дороговизна.
Комбинация циклопропана с закисью азота и кислородом получила название смеси Шепна-Ашмаиа.
Аппаратура и методы ингаляционного наркоза. Основное назначение аппаратов для ингаляционного наркоза заключается в доставке к ды- хагельным путям больного наркотических средств в газо- или парообразной фазе в составе газовой смеси, содержащей не менее 20% кислорода и практически лишенной С0 2 - Нагрузка на дыхательную систему больного при этом должна быть минимальной. Современный уровень развития анестезиологии и международные стандарты предъявляют дополнительные требования к аппаратуре: наличие резервного источника кислорода, сигнализация о снижении давления кислорода, блокировка подачи закиси азота при уменьшении давления кислорода, обеспечение разборности дыхательного контура для последующей дезинфекции и стерилизации, повышение безопасности аппарата для больных и обслуживающего персонала.
Современный наркозный аппарат состоит из четырех частей: 1 - системы высокого давления (баллоны с редукторами); 2 - системы дозиметров Для газообразных веществ; 3 - испарителей для летучих жидких анестетиков; 4 - дыхательного контура.
В баллонах содержат газы, применяемые при наркозе: кислород - под Давлением 150 атм, закись азота - 50 атм и циклопропан - 6 атм. В целях безопасности баллоны окрашены в различные цвета: для кислорода - голубой, для закиси азота - серый, для циклопропана - красный В зарубежных странах принята иная расцветка баллонов.
Редукторы снижают давление газа, подводимого к наркозному аппарату. До 3-4 атм. Они снабжены манометрами, показывающими давление в оаллопе. Количество кислорода в баллоне можно определить по показаниям манометра на редукторе. Для этого достаточно объем баллона (обычно 40 пли 10 л) умножить на давление. Результат соответствует количеству литров газообразного кислорода. Так как закись азота в баллоне содержится в ж »Дком виде, показания манометра на баллоне не зависят от ее «шшчест- иг *- Для определения количества закиси азота в баллоне его необходимо взвесить
ГЛАВА \1. ОБЕЗБОЛИВАНИЕ
Дозиметры включены в контур вдоха наркозного аппарата. Газообразное вещество через систем)" шлангов и редукторов поступает в дозиме1р, что я позволяет подводить заданный объем наркотического газа к больному Обычно используют поплавковые дозиметры, рассчитанные на поток uiu or 1 до 10 л в минут) (для закиси азота и кислорода). Дозированная по-1ЭЧТ1 жидких наркотических веществ осуществляется при помощи испарителей, в которых эти вещества испаряются и уже в виде паров вдыхаются больным. Простейшие испарители позволяют подавать наркотик (чаще ч}>ир) только в приблизительной концентрации. Реальная концентрация бу-ici зависеть от температуры воздуха, падения температуры испаряющегося наркотика, количества налитого наркотика, величины газотока и других параметров, Термокомпенсированные испарители наряду с дозирующими кранами имеют тепловые водяные баки или автоматические устройства, ниве 1пр\ющие влияние внешних условий на концентрацию анестетика в 1лзовоп смеси Эти испарители применяются для таких мощных наркотических веществ, как фгоротан.
Дыхательный контур включает в себя гофрированные шланги, клапаны, дыхательный мешок (мех) и маску пли ингубациониую трубку. Существуют четыре метода (контура) проведения ингаляционного наркоза: открытый, полуоткрытый, полузакрытый и закрытый.
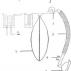
При ткрытои методе больной вдыхает анестетик вместе с возтухом и йыдыхаст его в окружающую атмосферу Простейшим методом наркоза по отхрытом> кон гуру является наркоз эфиром с использованием маски Эс-марха. Наркоз по о [крытому контуру применяется при отсутствии баллонов с кислородом (рис 1)
При полуоткрытом методе больной вдыхает анестетик из аппарата, re изонаркогпческая смесь изолирована от окружающего воздуха, а выдыхаемый ыз полностью выбрасывается в окружающую атмосферу «рис. 2)
Полузакрытый метод предусматривает, что больной вдыхает наркотическую смесь из замкнутого пространства, а выдыхаемый воздух с наркотическим препаратом частично отводится в атмосферу, частично вновь используется при вдохе. Это позволяет значительно сократить количества применяемы* наркотика и кислорода. Другим достоинством является минимальная потеря больным тепла и влаги (рис. 3).
Закрытый истод предусматривает и вдох, и выдох в замкнутой спсте--чо1 метод требует самою тщательною контроля за газовым составом вдыхаемом смеси. Привлекательной является ею экономичность (рис 4).
При проведении наркоза методом с реверсией газов (полузакрытый или закрытый контуры) в дыхательный контур включается адсорбент - ус-
ГЛАВА XI. ОБЕЗБОЛИВАНИИ
------ -^
Рис. 1. Принципиальная схема открытой системы: / - маска; 2 - клапан выдоха; 3 штнт; 4 - клапан вдоха; 5 - испаритель
тройство для поглощения избытка С0 2 . В качестве химического поглотителя используется натронная известь (рис. 5).
 Современные отечественные анестезиологи пользуются аппаратами для ингаляционного наркоза третьего («Полинаркон-2», «Полинаркон-2П») и четвертого («Полинар-
Современные отечественные анестезиологи пользуются аппаратами для ингаляционного наркоза третьего («Полинаркон-2», «Полинаркон-2П») и четвертого («Полинар-
кон-4» и «Полинаркон-5») поко- , v у
ленин (рис. 6). Кроме ингаляци- \ Ф^, *rt
| NO |
онного масочного наркоза, они дают возможность проводи п> ИВЛ ручным способом (мехом или дыхательным мешком) или автоматическим посредством подключения отечественною или зарубежного аппарата ИВЛ. Имеются также: переносной аппарат для дачи наркоза и проведения ИВЛ дыхательным мешком в любых лечебных учреждениях, в военно-полевых условиях н в пунктах скорой помощи - р >1С 2. Принципиальная схема полуоткры-«Наркон-2»; аппараты прерывп- той системы / дозиметр; 2- испаритель; 01 ою потока, применяемые в 3 предохранительный клипам; клапан стоматологии и гинекологии, - вдоха; 5- шланг; б клап.ш гыдоха, / ма-ПАПП-2, НЛПП-4; портагив- ска; Л" дыхательный мешок
ГЛАВ \ XI. ОБЕЗБОЛИВАНИЕ
 |
 |
| ilj_a_No |
нып аппарат с автономным питанием - АН-2; наркозные ингаляторы для самостоятельного дыхания - «Трингал» и «Трилан».
Дыхательная аппаратура. Современный дыхательный аппарат имеет:
Компрессор для ИВЛ.
Инжекторный вакум-отсос.
Ротаметр-дозатор газов. Возможности дыхательного
мониторинга: давление в дыхательном контуре, содержание кислорода во вдыхаемом воздухе и углекислого газа - в выдахаемом, реальный дыхательный объем и минутный объем дыхания. Дополнительно можно проводить пульсок-симетршо (определение парцпапь-ного давления кислорода в крови) и контроль концентрации анестетика на вдохе.
Старые респираторы типа РО имели меховую пневмоспстему, В пневмосистемах второго поколения газопоток прерывается в соответствии с заданными параметрами (типа «Фаза»). Современная аппаратура имеет пневмосис-гему третьего поколения, в которой стоят шаговые электромоторы и смесь подается под задан- н ым давлением.
Встроенный микропроцессор позволяет регулировать распределение газовой смеси в легких, определяя податливость легких («компласгапс») и сопротивление чихательных путей («резнс-епс»). К лому классу относятся Р^пирпторы фирм «Дрстер», ^кгсгрем», «Бенкет», «Хпрапа».
 1*1 Н**-ь«Ч&
1*1 Н**-ь«Ч&
Рис. 6. Аппарас для проведении парком «I 1олпнГфКои-4»
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
Инкубационный метод наркоза. В основе метода лежит введение анестезирующею вещества в зависимости от конструкции пнтубациониой трубки непосредственно в трахею (эндотрахеально) пли бронхи (эндоброн-хнально).
Нн тубационный метод проведения наркоза имеет ряд преимуществ перед другими методами ингаляционного наркоза. Он обеспечивает проходимость дыхательных путей, препятствуя западению языка, исключает попадание и аспирацию желудочного содержимого, крови в трахею, позволяет производить отсасывание содержимого из трахеи и бронхов; создает оптимальные условия для проведения ИВЛ, уменьшает объем анатомического «мертвого пространства» (дыхательных путей, где не происходит газообмена между атмосферным воздухом и кровью); открывает возможность применения мышечных релаксантов, уменьшает количество используемого анестетика, и наркоз можно проводить на более поверхностном и безопасном уровне, делает наркоз более управляемым с точки зрения контроля за жизненно важными функциями организма (дыхание, кровообращение, гомеостаз).
Показаниями к интубационному методу наркоза являются: 1) операции, при которых велика вероятность нарушения проходимости дыхательных путей, - челюстно-лицевая хирургия; 2) операции, требующие применения мышечных релаксантов,- брюшная хирургия, травматология; 3) операции на вскрытой грудной клетке - сердечно-легочная хирургия; 4) предполагаемая большая травматичность операции, ее длительность. Интубация трахеи позволяет проводить ИВЛ в послеоперационном периоде (продленная ИВЛ); 5) старческий возраст больных, тяжелая сопутствующая патология, т.е. те ситуации, когда необходим тщательный контроль за витальными функциями.
Абсолютных противопоказаний к интубационному наркозу нет. Относительными противопоказаниями можно признать значительные трудности при проведении интубации трахеи, связанные с анатомическими особенностями больного: тугоподвижность шейного отдела позвоночника, сужение трахеи,гортани
Эндотрахеальный наркоз, как правило, является комбинированным.
Техника интубации трахеи. Интубацию трахеи проводят под вводным наркозом или, значительно реже, под местной анестезией - после оро-шешш глотки, надгортанника и области голосовых связок местным анестетиком, например лидокаином или дикаипом
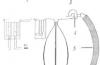
Для проведения интубации необходимы: ларингоскоп с набором клинков - прямых и изогнутых (рис. 7), пнтубациопиые трубки (как правило, t раздувной манжетой) разных диаметров, жесткий проводник для проседе-
Анестезиология и реаниматология: конспект лекций Марина Александровна Колесникова
1. Теории наркоза
1. Теории наркоза
В настоящее время нет теорий наркоза, которые бы четко определяли наркотический механизм действия анестетиков. Среди имеющихся теорий наркоза наиболее значимыми являются следующие. Наркотические средства способны вызывать специфические изменения во всех органах и системах. В период, когда происходит насыщение организма наркотическим анальгетиком, отмечается определенная стадийность в изменении сознания, дыхания и кровообращения пациента. Поэтому выделяют стадии, которые характеризуют глубину наркоза. Особенно четко эти стадии проявляют себя при проведении эфирного наркоза. Различают 4 стадии:
1) аналгезия;
2) возбуждение;
3) хирургическая стадия, подразделяющаяся на 4 уровня;
4) стадия пробуждения.
Стадия аналгезии
Больной в сознании, но отмечается некая его заторможенность, он дремлет, на вопросы отвечает односложно. Поверхностная и болевая чувствительность отсутствуют, но что касается тактильной и тепловой чувствительности, то они сохранены. В эту стадию выполняют кратковременные оперативные вмешательства, такие как вскрытие флегмон, гнойников, диагностические исследования и т. п. Стадия кратковременная, длится 3–4 мин.
Стадия возбуждения
В этой стадии осуществляется торможение центров коры большого мозга, а подкорковые центры в это время пребывают в состоянии возбуждения. При этом сознание пациента полностью отсутствует, отмечается выраженное двигательное и речевое возбуждение. Больные начинают кричать, производят попытки встать с операционного стола. Отмечается гиперемия кожных покровов, пульс становится частым, систолическое артериальное давление повышается. Глазной зрачок становится широким, но реакция на свет сохраняется, отмечается слезотечение. Часто возникают кашель, увеличение бронхиальной секреции, иногда рвота. Хирургическое вмешательство на фоне возбуждения проводить нельзя. В этот период следует продолжать насыщение организма наркотическим средством для усиления наркоза. Продолжительность стадии зависит от общего состояния пациента и опытности анестезиолога. Обычно длительность возбуждения составляет 7-15 мин.
Хирургическая стадия
С наступлением этой стадии наркоза больной успокаивается, дыхание становится спокойным и равномерным, частота сердечных сокращений и артериальное давление приближаются к норме. В этот период возможно проведение оперативных вмешательств. В зависимости от глубины наркоза различают 4 уровня и III стадии наркоза. Первый уровень: пациент спокоен, число дыхательных движений, число сердечных сокращений и артериальное давление приближаются к исходным величинам. Зрачок постепенно начинает сужаться, его реакция на свет сохранена. Наблюдается плавное движение глазных яблок, эксцентричное расположение. Роговичный и глоточно-гортанный рефлексы сохранны. Тонус мышечной мускулатуры сохранен, поэтому полостные операции на данном уровне не проводят. Второй уровень: движение глазных яблок прекращено, они фиксируются в центральном положении. Зрачки расширяются, а их реакция на свет ослабевает. Активность роговичного и глоточно-гортанного рефлексов начинает ослабевать с постепенным исчезновением к концу второго уровня. Дыхательные движения спокойные и ровные. Величины артериального давления и пульса приобретают нормальные значения. Тонус мышц снижается, что позволяет проводить брюшно-полостные операции. Наркоз, как правило, проводят в период первого и второго уровня. Третий уровень – характеризуется как глубокий наркоз. При этом зрачки глаз расширены с наличием реакции на сильный световой раздражитель. Что касается роговичного рефлекса, то он отсутствует. Развивается полное расслабление скелетной мускулатуры, включая межреберные мышцы. По причине последнего дыхательные движения становятся поверхностными или диафрагмальными. Нижняя челюсть отвисает, так как расслабляются ее мышцы, корень языка западает и закрывает вход в гортань. Все перечисленное приводит к остановке дыхания. Для того чтобы предупредить это осложнение, нижнюю челюсть выводят вперед и придерживают ее в таком положении. На этом уровне развивается тахикардия, а пульс становится малого наполнения и напряжения. Снижается уровень артериального давления. Проведение наркоза на этом уровне опасно для жизни больного. Четвертый уровень; максимальное расширение зрачка с отсутствием его реакции на свет, роговица тусклая и сухая. Учитывая, что развивается паралич межреберных мышц, дыхание становится поверхностным и осуществляется путем движений диафрагмы. Характерна тахикардия, при этом пульс становится нитевидным, частым и трудноопределяемым на периферии, артериальное давление резко снижено или совсем не определяется. Наркоз на четвертом уровне является опасным для жизни пациента, так как может наступить остановка дыхания и кровообращения.
Стадия пробуждения
Как только прекращается введение наркотических медикаментов, их концентрация в крови уменьшается, и пациент в обратном порядке проходит все стадии наркоза, наступает пробуждение.
Из книги Анестезиология и реаниматология автора41. Стадии наркоза Общее обезболивание, или наркоз, – это состояние организма, которое характеризуется временным выключением сознания человека, его болевой чувствительности и рефлексов, а также расслаблением мышц скелетной мускулатуры, вызванное действием
Из книги Анестезиология и реаниматология: конспект лекций автора Марина Александровна Колесникова44. Этапы наркоза Существует три этапа наркоза.1. Введение в наркоз. Вводный наркоз может быть проведен любым наркотическим веществом, на фоне которого наступает довольно глубокий наркозный сон без стадии возбуждения. Главным образом, используют барбитураты, фентанил в
Из книги Фармакология: конспект лекций автора Валерия Николаевна Малеванная45. Осложнения наркоза Осложнения во время наркоза могут возникать из-за неправильной техники проведения анестезии или влияния анестезирующих средств на жизненно важные органы. Одно из таких осложнений – рвота. В начале введения наркоза рвота может оказаться связанной
Из книги Общая хирургия автора Павел Николаевич Мишинькин5. Этапы наркоза Существует три этапа наркоза.1. Введение в наркоз. Вводный наркоз может быть проведен любым наркотическим веществом, на фоне которого наступает довольно глубокий наркозный сон без стадии возбуждения. Главным образом, используют барбитураты, фентанил в
Из книги Общая хирургия: конспект лекций автора Павел Николаевич Мишинькин6. Методы контроля проведения наркоза В ходе общего обезболивания постоянно определяют и оценивают основные параметры гемодинамики. Измеряют артериальное давление, частоту пульса каждые 10–15 мин. У лиц с заболеваниями сердечно-сосудистой системы, а также при
Из книги Проблема «бессознательного» автора Филипп Вениаминович Бассин7. Осложнения наркоза Осложнения во время наркоза могут возникать из-за неправильной техники проведения анестезии или влияния анестезирующих средств на жизненно важные органы. Одно из таких осложнений – рвота. В начале введения наркоза рвота может оказаться связанной
Из книги Справочник ветеринара. Руководство по оказанию неотложной помощи животным автора Александр Талько1. Средства для наркоза Средства для наркоза в терапевтических дозах вызывают обратимое угнетение спинномозговых рефлексов, утрату сознания, всех видов чувствительности, снижение тонуса скелетной мускулатуры с сохранением деятельности дыхательного и
Из книги автора2. Средства для ингаляционного наркоза Эфир для наркоза (Aether pro narcosi, диэтиловый эфир).Применение: для хирургического вмешательства, для длительного обезболивания. В настоящее время используется крайне редко.Фторотан Phtorothanum (Halothanum, Narcotan).Мощное наркотическое средство
Из книги автора3. Средства для неингаляционного наркоза Тиопентал-натрий (Thiopentalum-natrium).Оказывает снотворное, а в больших дозах наркотическое действие. Применяют для вводного наркоза, при эндоскопических исследованиях, небольших по объему хирургических процедурах.Способ применения:
Из книги автора12. Стадии эфирного наркоза Первая стадия. Анальгезия (гипнотическая фаза, рауш-наркоз). Клинически эта стадия проявляется постепенным угнетением сознания больного, которое, однако, полностью в эту фазу не исчезает. Самое главное изменение в эту стадию касается болевой
Из книги автора13. Отдельные виды наркоза Масочный наркоз. При этом виде наркоза анестетик в газообразном состоянии подается в дыхательные пути пациента через маску специальной конструкции. Пациент может дышать сам, или же газовая смесь подается под давлением. При проведении
Из книги автора1. История развития методов обезболивания. Теории наркоза Современное хирургическое вмешательство невозможно представить без адекватного обезболивания. Безболезненность хирургических операций в настоящее время обеспечивает целая отрасль медицинской науки под
Из книги автора3. Стадии эфирного наркоза Первая стадияАнальгезия (гипнотическая фаза, рауш-наркоз). Клинически эта стадия проявляется постепенным угнетением сознания больного, которое, однако, полностью в эту фазу не исчезает. Речь больного постепенно становится бессвязной. Кожа
Из книги автора4. Отдельные виды наркоза Масочный наркоз. При этом виде наркоза анестетик в газообразном состоянии подается в дыхательные пути пациента через маску специальной конструкции. Пациент может дышать сам, или же газовая смесь подается под давлением. При проведении
Из книги автораГлава четвертая. Проблема неосознаваемых форм психики и высшей нервной деятельности в свете современной теории биологического регулирования и психологической теории
Из книги автораСредства для наркоза ГексеналЗакись
Все виды обезболивания делят на 2 группы:
1). Общее обезболивание (наркоз).
2). Местная анестезия.
Наркоз - это искусственно вызванное обратимое торможение ЦНС, вызванное введение наркотических препаратов, сопровождающееся утратой сознания, всех видов чувствительности, мышечного тонуса, всех условных и некоторых безусловных рефлексов.
Из истории наркоза
:В 1844 H.Wells применил ингаляцию закиси азота при удалении зубов. В этом же году Я.А.Чистович применил эфирный наркоз при ампутации бедра. Первая публичная демонстрация использования наркоза при опе-рации состоялась в г. Бостон (США) в 1846 г.: стоматолог W.Morton дал эфирный наркоз больному. Вскоре W. Squire сконструировал ап-парат для эфирного наркоза. В России впервые эфир применил в 1847 г. Ф.И.Иноземцев.
- 1857 г. - C.Bernard продемонстрировал действие ку-раре на нейромышечный синапс.
- 1909 г. - впервые был применен внутривенный наркоз гедоналом (Н.П.Кравков, С.П.Федоров).
- 1910 г. - впервые применена интубация трахеи.
- 1920 г. - Описание признаков анестезии (Guedel).
- 1933 г. - Тиопентал натрия введен в клиническую практи-ку.
- 1951 г. - Suckling синтезировал фторотан. В 1956 г. его впервые применили в клинике.
- 1966 г. - Впервые применен энфлюран.
Теории наркоза
1). Коагуляционная теория
(Кюн, 1864 г.): наркотические вещества вызывают свертывание внутриклеточного белка в нейронах, что ведет к нарушению их функции.2). Липидная теория
(Германн, 1866 г., Мейер, 1899 г.): большинство наркотических веществ липотропны, вследствие чего блокируют мембраны нейронов, нарушая в них обмен веществ.3). Теория поверхностного натяжения
(адсорбционная теория, Траубе, 1904 г.): анестетик снижает силу поверхностного натяжения на уровне мембран нейронов.4). Окислительно-восстановительная теория
(Ферворн, 1912 г.): наркотические вещества тормозят окислительно-восстановительные процессы в нейронах.5). Гипоксическая теория
(1920 г.): анестетики вызывают гипоксию ЦНС.6). Теория водных микрокристаллов (Полинг, 1961 г.): наркотические вещества в водном растворе образуют микрокристаллы, которые препятствуют образованию и распространению потенциала действия по нервным волокнам.
7). Мембранная теория (Хобер, 1907 г., Винтерштейн, 1916 г.): наркотические вещества вызывают нарушение транспорта ионов через мембрану нейронов, тем самым блокируя возникновение потенциала действия.
Ни одна из предложеных теорий полностью не объясняет механизм наркоза.
Современные представления : в настоящее время большинство ученых, основываясь на учениях Н.Е. Введенского, А.А. Ухтомского и И.П. Павлова, считают, что наркоз является своеобразным функциональным торможением ЦНС (физиологическая теория торможения ЦНС - В.С.Галкин). По мнению П.А. Анохина к воздействию наркотических веществ наиболее чувствительна ретикулярная формация головного мозга, что приводит к снижению ее восходящего влияния на кору больших полушарий.
Классификация наркоза
1). По факторам, влияющим на ЦНС:
- Фармакодинамический наркоз - действие наркотических веществ.
- Электронаркоз - действие электрического поля.
- Гипнонаркоз - действие гипноза.
2). По способу введения препарата в организм:
- Ингаляционный:
Масочный.
Эндотрахеальный (ЭТН).
Эндобронхиальный.
- Неингаляционный:
Внутривенный.
Внутримышечный (применяется редко).
Ректальный (обычно только у детей).
3). По количеству наркотических препаратов:
- Мононаркоз - используется 1 препарат.
- Смешанный наркоз - одновременно используются несколько наркотических препаратов.
- Комбинированный наркоз - использование на разных этапах операции различных наркотических веществ; или сочетание наркотиков с препаратами, избирательно действующими на другие функции организма (миорелаксанты, ганглиоблокаторы, анальгетики и др.).
4). В зависимости от этапа операции:
- Вводный наркоз - кратковременный, наступает без фазы возбуждения. Используется для быстрого введения в наркоз.
- Поддерживающий наркоз - используется на протяжении всей операции.
- Базисный наркоз - это как бы фон, на котором проводят основной наркоз. Действие базис-наркоза начинается незадолго до операции и длится некоторое время после ее окончания.
- Дополнительный наркоз - на фоне поддерживающего наркоза вводят другие препараты, позволяющие снизить дозу основного анестетика.
Ингаляционный наркоз
Препараты для ингаляционного наркоза
1). Жидкие анестетики - испаряясь, оказывают наркотическое действие:
- Фторотан (наркотан, галотан) - используется в большинстве отечественных аппаратов.
- Энфлуран (этран), метоксифлуран (ингалан, пентран) - используются реже.
- Изофлюран, севофлюран, десфлюран - новые современные анестетики (используются за границей).
Современные анестетики оказывают сильное наркотическое, антисекреторное, бронхорасширяющее, ганглиоблокирующее и миорелаксирующее действие, быстрое введение в наркоз с короткой фазой возбуждения и быстрое пробуждение. Не оказывают раздражающего действия на слизистую дыхательных путей.
Побочные эффекты фторотана : возможность угнетения дыхательной системы, падение АД, брадикардия, гепатотоксичность, повышает чувствительность миокарда к адреналину (поэтому эти препараты при фторотановом наркозе применять не следует).
Эфир, хлороформ и трихлорэтилен в настоящее время не применяются.
2). Газообразные анестетики:
Самым распространенным является закись азота , т.к. она вызывает быстрое введение в наркоз практически без фазы возбуждения и быстрое пробуждение. Используется только в сочетании с кислородом: 1:1, 2:1, 3:1 и 4:1. Уменьшать содержание кислорода в смеси ниже 20% нельзя из-за развития тяжелой гипоксии.
Недостатком является то, что она вызывает поверхностный наркоз, слабо угнетает рефлексы и вызывает недостаточное расслабление мышц. Поэтому ее применяют только при кратковременных операциях, не проникающих в полости организма, а также как вводный наркоз при крупных операциях. Возможно применение закиси азота для поддерживающего наркоза (в комбинации с другими препаратами).
Циклопропан в настоящее время практически не применяется в связи с возможностью угнетения дыхания и сердечной деятельности.
Принцип устройства наркозных аппаратов
Любой наркозный аппарат содержит в себе основные составные части:
1). Дозиметр - служит для точного дозирования наркотические вещества. Чаще применяются ротационные дозиметры поплавкового типа (смещение поплавка указывает на расход газа в литрах за минуту).
2). Испаритель - служит для превращения жидких наркотических веществ в пар и представляет собой емкость, в которую наливают анестетик.
3). Баллоны для газообразных веществ - кислорода (голубые баллоны), закиси азота (серые баллоны) и др.
4). Дыхательный блок - состоит из нескольких частей:
- Дыхательный мешок - используется для ручной ИВЛ, а также как резервуар для накопления избытка наркотические вещества.
- Адсорбер - служит для поглощения избытка углекислого газа из выдыхаемого воздуха. Требует замены через каждые 40-60 минут работы.
- Клапаны
- служат для одностороннего движения наркотического вещества: клапан вдоха, клапан выдоха, предохранительный клапан (для сброса избытка наркотические вещества во внешнюю среду) и нереверсивный клапан (для разделения потоков вдыхаемого и выдыхаемого наркотические вещества)
В минуту к пациенту должно поступать не менее 8-10 л воздуха (из них не менее 20% - кислорода).
В зависимости от принципа работы дыхательного блока различают 4 дыхательных контура:
1). Открытый контур:
Вдох - из атмосферного воздуха через испаритель.
Выдох - во внешнюю среду.
2). Полуоткрытый контур:
Вдох - из аппарата.
Выдох - во внешнюю среду.
Недостатками открытого и полуоткрытого контуров являются загрязнение воздуха операционной и большой расход наркотических вещества.
3). Полузакрытый контур:
Вдох - из аппарата.
Выдох - частично во внешнюю среду, частично - обратно в аппарат.
4). Закрытый контур:
Вдох - из аппарата.
Выдох - в аппарат.
При использовании полузакрытого и закрытого контуров воздух, пройдя через адсорбер, освобождается от избытка углекислого газа и снова поступает к пациенту. Единственным недостатком этих двух контуров является возможность развития гиперкапнии из-за выхода из строя адсорбера. Его работоспособность нужно регулярно контролировать (признаком его работы служит некоторое нагревание, т.к. процесс поглощения углекислого газа идет с выделением тепла).
В настоящее время используются наркозные аппараты Полинаркон-2, -4 и -5, которые обеспечивают возможность дыхания по любому из 4 контуров. Современные наркозные объединены с аппаратами для ИВЛ (РО-5, РО-6, ФАЗА-5). Они позволяют регулировать:
- Дыхательный и минутный объем легких.
- Концентрацию газов во вдыхаемом и выдыхаемом воздухе.
- Соотношение времени вдоха и выдоха.
- Давление на выходе.
Из импортных аппаратов самыми популярными являются Omega, Draeger и другие.
Стадии наркоза (Гведел, 1920 г.):
1). Стадия анальгезии (длится 3-8 минут): постепенное угнетение сознания, резкое снижение болевой чувствительности; однако уловные рефлексы, а также температурная и тактильная чувствительность сохранены. Дыхание и показатели гемодинамики (пульс, АД) в норме.
В стадии анальгезии выделяют 3 фазы (Артузио, 1954 г.):
- Начальная фаза - анальгезии и амнезии пока нет.
- Фаза полной анальгезии и частичной амнезии .
- Фаза полной анальгезии и полной амнезии .
2). Стадия возбуждения (длится 1-5 минут): особенно была выражена во времена использования эфирного наркоза. Сразу после утраты сознания начинается двигательное и речевое возбуждение, что связано с возбуждением подкорки. Дыхание учащается, АД слегка повышается, развивается тахикардия.
3). Стадия наркотического сна (хирургическая стадия) :
В ней выделяют 4 уровня:
I - Уровень движения глазных яблок: глазные яблоки совершают плавные движения. Зрачки сужены, реакция на свет сохранена. Сохранены рефлексы и мышечный тонус. Показатели гемодинамики и дыхание в норме.
II - Уровень отсутствия роговичного рефлекса : глазные яблоки неподвижны. Зрачки сужены, реакция на свет сохранена. Рефлексы (в том числе роговичный) отсутствуют. Мышечный тонус начинает снижаться. Дыхание замедленное. Показатели гемодинамики в норме.
III - Уровень расширения зрачков : зрачки расширены, реакция их на свет слабая. Резкое снижение мышечного тонуса, корень языка может запасть и перекрыть дыхательные пути. Пульс учащен, давление снижается. Одышка до 30 в минуту (начинает преобладать диафрагмальное дыхание над реберным, выдох длиннее вдоха).
IV - Уровень диафрагмального дыхания : зрачки расширены, реакции на свет нет. Пульс частый, нитевидный, давление резко снижено. Дыхание поверхностное, аритмичное, полностью диафрагмальное. В дальнейшем наступает паралич дыхательного и сосудодвигательного центров головного мозга. Таким образом, четвертый уровень является признаком передозировки наркотические вещества и часто приводит к летальному исходу.
Глубина наркоза при использовании ингаляционного мононаркоза не должна превышать I-II уровень хирургической стадии, лишь на короткое время его можно углубить до III уровня. При использовании же комбинированного наркоза его глубина обычно не превышает 1 уровня хирургической стадии. Предложено оперировать в стадию анестезии (рауш-наркоз): можно выполнять кратковременные поверхностные вмешательства, а при подключении миорелаксантов - практически любые операции.
4). Стадия пробуждения (длится от нескольких минут до нескольких часов, в зависимости от полученной дозы и состояния пациента): наступает после прекращения подачи наркотического вещества и характеризуется постепенным восстановлением сознания других функций организма в обратной последовательности.
Эта классификация редко используется при внутривенном наркозе, так как хирургическая стадия достигается очень быстро, а премедикация наркотическими анальгетиками или атропином может существенно изменить реакцию зрачков.
Масочный наркоз
Масочный наркоз применяется:
- При непродолжительных операциях.
- При невозможности осуществить интубацию трахеи (анатомические особенности пациента, травмы).
- При введении в наркоз.
- Перед интубацией трахеи.
Техника проведения:
1). Голову пациента запрокидывают (это необходимо для обеспечения большей проходимости верхних дыхательных путей).
2). Накладывают маску так, чтобы она закрывала рот и нос. Анестезиолог в течение всего наркоза должен поддерживать маску.
3). Больному дают сделать несколько вдохов через маску, затем подключают чистый кислород и только после этого начинают подачу наркотического вещества (постепенно увеличивая дозу).
4). После того, как наркоз войдет в хирургическую стадию (1-2 уровень), дозу препарата перестают увеличивать и сохраняют на индивидуальном для каждого человека уровне. При углублении наркоза до 3 уровня хирургической стадии анестезиолог должен вывести нижнюю челюсть пациента вперед и удерживать в таком положении (для профилактики западения языка).
Эндотрахеальный наркоз
применяется чаще других, в основном при длительных полостных операциях, а также при операциях на органах шеи. Интубационный наркоз впервые применил в эксперименте Н.И.Пирогов в 1847 г., при операциях - К.А. Раухфус в 1890 г.
Преимуществами ЭТН перед другими является:
- Четкое дозирование наркотические вещества.
- Надежная проходимость верхних дыхательных путей.
- Аспирация практически исключена.
Техника интубации трахеи :
Обязательными условиями для начала интубации являются: отсутствие сознания, достаточное расслабление мышц.
1). Производят максимальное разгибание головы пациента. Нижнюю челюсть выводят вперед.
2). В рот пациента, сбоку от языка, вводят ларингоскоп (с прямым или изогнутым клинком), с помощью которого приподнимают надгортанник. Производят осмотр: если голосовые связки двигаются, то интубацию проводить нельзя, т.к. можно их поранить.
3). Под контролем ларингоскопа в гортань, а затем в трахею вводится интубационная трубка необходимого диаметра (для взрослых обычно №7-12) и фиксируется там путем дозированного раздувания специальной манжетки, входящей в состав трубки. Слишком сильное раздувание манжетки может привести к пролежню стенки трахеи, а слишком слабое - нарушит герметичность.
4). После этого необходимо с помощью фонендоскопа выслушать дыхание над обеими легкими. При слишком глубокой интубации трубка может попасть в более толстый правый бронх. В этом случае дыхание слева будет ослаблено. В случае упора трубки в бифуркацию трахеи дыхательных шумов не будет нигде. В случае попадания трубки в желудок на фоне отсутствия дыхательных шумов начинается раздуваться эпигастрий.
В последнее время все чаще применяют ларингеальную маску . Это специальная трубка с приспособлением для подведения дыхательной смеси к входу в гортань. Основным преимуществом ее является простота использования.
Эндобронхиальный наркоз
используется при операциях на легких, когда необходимо вентилировать только одно легкое; или же оба легких, но в различных режимах. Применяется интубация как одного, так и обоих главных бронхов.
Показания :
1). Абсолютные (анестезиологические):
- Угроза инфицирования дыхательных путей из бронхоэктазов, абсцессов легкого или эмпиемы.
- Утечка газов. Она может возник-нуть при разрыве бронха.
2). Относительные (хирургические) : улучше-ние хирургического доступа к легкому, пищево-ду, передней поверхности позвоночника и круп-ным сосудам.
Спадение легкого на стороне оперативного вмешательства улучшает хирур-гический доступ, снижает травматизацию легочной ткани, позволяет хирургу работать на бронхах без утечки воздуха и ограничивает рас-пространение инфекта с кровью и мокротой в противоположное легкое.
Для эндобронхиального наркоза применяются:
- Эндобронхиальные обтураторы
- Двухпросветные трубки (правосторонние и левосторонние).
Расправление спавшегося легкого после операции :
Бронхи спавшегося легкого к концу операции должны быть очищены от мокроты. Еще при открытой плевральной полости в конце операции необходимо с помощью ручной ИВЛ произвести раздувание спавшегося легкого под визуальным контролем. На послеоперационный период назначают физиотерапии и оксигенотерапию.
Понятие об адекватности анестезии
Основными критериями адекватности анестезии являются :
- Полная потеря сознания.
- Кожные покровы сухие, обычной окраски.
- Стабильная гемодинамика (пульс и давление).
- Диурез не ниже 30-50 мл/час.
- Отсутствие патологических изменений на ЭКГ (если ведется мониторинг).
- Нормальные объемные показатели вентиляции легких (определяют при помощи наркозного аппарата).
- Нормальный уровень кислорода и углекислого газа в крови (определяют при помощи пульс-оксиметра, который надевают на палец пациенту).
Премедикация
Это введение лекарственных средств перед операцией с целью снижения вероятности интраоперационных и после операционных осложнений.
Задачи премедикации :
1). Снижение эмоционального возбуждения, чувства страха перед операцией. Используются снотворные средства (фенобарбитал) и транквилизаторы (диазепан, феназепам).
2). Стабилизация вегетативной нервной системы. Используются нейролептики (аминазин, дроперидол).
3). Профилактика аллергических реакций. Используются антигистаминные препараты (димедрол, супрастин, пипольфен).
4). Уменьшение секреции желез. Используются холинолитики (атропин, метацин).
5). Усиление действия анестетиков. Используются наркотические анальгетики (промедол, омнопон, фентанил).
Предложено множество схем премедикации.
Схема премедикации перед экстренной операцией:
- Промедол 2% - 1 мл в/м.
- Атропин - 0,01 мг/кг п/к.
- Димедрол 1% - 1-2 мл в/м или (по показаниям) дроперидол.
Схема премедикации перед плановой операцией :
1). Накануне вечером, перед сном - снотворное (фенобарбитал) или транквилизатор (феназепам).
2). Утром, за 2-3 часа до операции - нейролептик (дроперидол) и транквилизатор (феназепам).
3). За 30 минут до операции:
- Промедол 2% - 1 мл в/м.
- Атропин - 0,01 мг/кг п/к.
- Димедрол 1% - 1-2 мл в/м.
Внутривенный наркоз
Это наркоз вызванный внутривенным введением наркотических препаратов.
Основными достоинствами внутривенного наркоза являются:
1). Быстрое введение в наркоз, приятное для больного, практически без стадии возбуждения.
2). Техническая простота проведения.
3). Возможность строгого учета наркотических веществ.
4). Надежность.
Однако метод не лишен и недостатков :
1). Длится кратковременно (обычно 10-20 минут).
2). Не дает полного расслабления мышц.
3). Больше вероятность передозировки по сравнению с ингаляционным наркозом.
Поэтому внутривенный наркоз редко применяется самостоятельно (в виде мононаркоза).
Механизм действия практически всех препаратов для внутривенного наркоза заключается в выключении сознания и глубокого торможения ЦНС, подавление же чувствительности наступает вторично. Исключением является кетамин, действие которого характеризуется достаточным обезболиванием при частично или полностью сохраненном сознании.
Основные препараты, применяющиеся для внутривенного наркоза
1). Барбитураты:
- Тиопентал натрия - основной препарат.
- Гексенал, тиаминал - используются реже.
Используются для вводного наркоза и для непродолжительного наркоза при небольших операциях. Механизм действия объясняется тормозящим влиянием на ретикулярную формацию головного мозга.
Раствор готовят перед операцией: 1 флакон (1 грамм) растворяют в 100 мл физраствора (получается 1% р-р) и вводят в/в со скоростью примерно 5 мл в минуту. Через 1-2 минуты после начала введения обычно наступает невыраженное речевое возбуждение (растормаживание подкорковых структур). Двигательное возбуждение не характерно. Еще через 1 минуту сознание полностью отключается и больной вступает в хирургическую стадию наркоза, которая длится 10-15 минут. Большая продолжительность наркоза достигается дробным введением 0,1-0,2 г препарата (т.е. 10-20 мл раствора). Общая доза препарата - не более 1 г.
Возможные побочные эффекты : угнетение дыхания и сердечной деятельности, падение АД. Барбитураты противопоказаны при острой печеночной недостаточности.
2). Кетамин (кеталар, калипсол).
Используется для кратковременного наркоза, а также как компонент при комбинированном наркозе (в фазе поддержания наркоза) и при атаральгезии (совместно с транквилизаторами).
Механизм действия этого препарата основан на временном разобщении нервных связей между различными отделами головного мозга. Обладает малой токсичностью. Вводить можно как внутривенно, так и внутримышечно. Общая доза - 1-2 мг/кг (внутривенно) или 10 мг/кг (внутримышечно).
Через 1-2 минуты после введения наступает анальгезия, однако сознание сохранено и с больным можно беседовать. После операции больной не помнит ничего вследствие развития ретроградной амнезии.
Это единственный анестетик, стимули-рующий сердечно-сосудистую систему, поэтому может использоваться у больных с сердечной недостаточностью и гиповолемией; противопоказан больным гипертонией.
Возможные побочные эффекты : повышение АД, тахикардия, повышение чувствительности сердца к катехоламинам, тошнота и рвота. Характерны устрашающие галлюцинации (особенно при пробуждении). Для их профилактики в предоперационном периоде вводят транквилизаторы.
Кетамин противопоказан при повыше-нии ВЧД, гипертензии, стенокардии, глаукоме.
3). Деприван (пропофол). Ампулы 20 мл 1% р-ра.
Один из самых современных препаратов. Обладает коротким действием и поэтому обычно требует комбинации с другими препаратами. Является препаратом выбора для вводного наркоза, однако может использоваться и для длительного наркоза. Разовая доза - 2-2,5 мг/кг, после введения наркоз длится 5-7 минут.
Возможные побочные эффекты очень редки : кратковременное апноэ (до 20 секунд), брадикардия, аллергические реакции.
4). Оксибутират натрия (ГОМК - гамма-оксимаслянная кислота).
Используется для введения в наркоз. Препарат малотоксичен, поэтому является препаратом выбора у ослабленных и пожилых больных. Кроме того, ГОМК обладает и антигипоксическим влиянием на головной мозг. Вводить препарат нужно очень медленно. Общая доза - 100-150 мг/кг.
Недостатком его является лишь то, что он не вызывает полной анальгезии и расслабления мышц, что заставляет комбинировать его с другими препаратами.
5).Этомидат - применяется в основном для введения в наркоз и для кратковременного наркоза. Разовая доза (ее хватает на 5 минут) составляет 0,2-0,3 мг/кг (повторно можно вводить не более 2 раз). Преимуществом этого препарата является то, что он не влияет на сердечно-сосудистую систему.
Побочные эффекты : тошнота и рвота у 30 % взрослых и непроизвольные движения сразу после введения препарата.
6). Пропанидид (эпонтол, сомбревин).
Используется в основном для введения в наркоз, а также при кратковременных операциях. Анестезия наступает “на конце иглы”, пробуждение - очень быстро (через 5 минут).
7). Виадрил (предион).
Используется в сочетании с закисью азота - для введения в наркоз, а также при проведении эндоскопических исследований.
Пропанидид и виадрил в последние несколько лет практически не применяются.
Миорелаксанты
Различают 2 группы миорелаксантов:
1). Антидеполяризующие (длительного действия - 40-60 минут): диплацин, анатруксоний, диоксоний, ардуан. Механизм их действия заключается в блокаде холинорецепторов, в результате чего деполяризации не происходит и мышцы не сокращаются. Антагонистом эти препаратов является ингибиторы холинэстеразы (прозерин), т.к. холинэстераза прекращает разрушать ацетилхолин, который накапливается в количестве, необходимом для преодоления блокады.
2). Деполяризующие (короткого действия - 5-7 минут): дитилин (листенон, миорелаксин). В дозе 20-30 мг вызывает миорелаксацию, в дозе 40-60 мг - выключает дыхание.
Механизм действия подобен ацетилхолину, т.е. они вызывают длительную стойкую деполяризацию мембран, препятствующую реполяризации. Антагонистом является псевдохолинэстераза (содержится в свежецитратной крови). Прозерин применять нельзя, т.к. он за счет угнетения холинэстеразы усиливает действие дитилина.
Если одновременно применять обе группы миорелаксантов, то возможен “двойной блок” - у дитилина появляются свойства препаратов первой группы, в результате чего происходит длительная остановка дыхания.
Наркотические анальгетики
снижают возбудимость болевых рецепторов, вызывают эйфорию, противошоковое, снотворное, противорвотное действие, снижение секреции ЖКТ.
Побочные эффекты:
угнетение дыхательного центра, снижение перистальтики и секреции ЖКТ, тошнота и рвота. Быстро возникает зависимость. Для снижения побочных эффектов сочетают с холинолитиками (атропин, метацин).
Используются для премедикации, в послеоперационном периоде, а также как компонент комбинированного наркоза.
Противопоказания: общее истощение, недостаточность дыхательного центра. Для обезболивания родов не применяют.
1). Омнопон (Пантопон) - смесь алкалоидов опия (содержит до 50% морфина).
2). Промедол - по сравнению с морфином и омнопоном имеет меньше побочных эффектов и поэтому является препаратом выбора для премедикации и центральной анальгезии. Обезболивающий эффект длится 3-4 часа.
3). Фентанил - оказывает сильное, но кратковременное (15-30 минут) действие, поэтому является препаратом выбора для нейролептанальгезии.
При передозировке наркотических анальгетиков применяют налоксон (антагонист опиатов).
Классификация внутривенного наркоза
1). Центральная анальгезия.
2). Нейролептанальгезия.
3). Атаральгезия.
Центральная анальгезия
За счет введения наркотических анальгетиков (промедол, омнопон, фентанил) достигается выраженная анальгезия, которой отводится основная роль. Наркотические анальгетики обычно комбинируют с миорелаксантами и другими препаратами (деприван, кетамин).
Однако высокие дозы наркотиков могут привести к угнетению дыхания, что часто заставляет перейти на ИВЛ.
Нейролептанальгезия (НЛА)
Метод основан на комбинированном применении:
1). Наркотических анальгетиков (фентанил), которые обеспечивают обезболивание.
2). Нейролептиков (дроперидол), которые подавляют вегетативные реакции и вызывают чувство безразличия у больного.
Используется также комбинированный препарат, содержащий оба вещества (таламонал).
Преимуществами метода является быстрое наступление безразличия ко всему окружающему; уменьшение вегетативных и метаболических сдвигов, вызванных операцией.
Чаще всего НЛА применяется в сочетании с местной анестезией, а также в качестве компонента комбинированного наркоза (фентанил с дроперидолом вводят на фоне наркоза закисью азота). В последнем случае препараты вводят дробно через каждые 15-20 минут: фентанил - при учащении пульса, дроперидол - при повышении АД.
Атаральгезия
Это метод, при котором используются комбинация препаратов 2 групп:
1). Транквилизаторов и седативных средств.
2). Наркотических анальгетиков (промедол, фентанил).
В результате наступает состояние атараксии (“обездушивания”).
Атаральгезия обычно используется для небольших поверхностных операций, а также как компонент комбинированного наркоза. В последнем случае к вышеуказанным препаратам добавляют:
- Кетамин - для потенцирования наркотического действия.
- Нейролептики (дроперидол) - для нейровегетативной защиты.
- Миорелаксанты - для снижения мышечного тонуса.
- Закись азота - для углубления наркоза.
Понятие о комбинированном наркозе
Комбинированный интубационный наркоз в настоящее время является самым надежным, управляемым и универсальным способом наркоза. Использование нескольких препаратов позволяет снизить дозу каждого из них и тем самым уменьшить вероятность осложнений. Поэтому он является методом выбора при обширных травматичных операциях.
Преимущества комбинированного наркоза:
- Быстрое введение в наркоз практически без фазы возбуждения.
- Снижение токсичности наркоза.
- Подключение миорелаксантов и нейролептиков позволяет оперировать на 1 уровне хирургической стадии наркоза, а иногда даже в стадию анальгезии. При этом снижается доза основного анестетика и тем самым снижается риск осложнений наркоза.
- Эндотрахельное введение дыхательной смеси также имеет свои преимущества: быстрое управление наркозом, хорошая проходимость дыхательных путей, профилактика аспирационных осложнений, возможность санации дыхательных путей.
Этапы проведения комбинированного наркоза:
1). Вводный наркоз:
Обычно используются один из следующих препаратов:
- Барбитураты (тиопентал натрия);
- Оксибутират натрия.
- Деприван.
- Пропанидид в сочетании с наркотическим анальгетиком (фентанилом, промедол) - используется редко.
В конце вводного наркоза может наступить угнетение дыхания. В этом случае необходимо начать ИВЛ с помощью маски.
2). Интубация трахеи :
Перед интубацией внутривенно вводят миорелаксанты короткого действия (дитилин), при этом продолжая ИВЛ через маску в течение 1-2 минут чистым кислородом. Затем производят интубацию, прекращая на это время ИВЛ (дыхание при этом отсутствует, поэтому интубация не должна занимать более 30-40 секунд).
3). Основной (поддерживающий) наркоз:
Основной наркоз осуществляется 2 основными способами:
- Применяют ингаляционные анестетики (фторотан; или закись азота в сочетании с кислородом).
- Используют также нейролептанальгезию (фентанил с дроперидолом), самостоятельно или в сочетании с закисью азота.
Наркоз поддерживают на 1-2 уровне хирургической стадии. Для расслабления мышц не углубляют наркоз до 3 уровня, а вводят миорелаксанты короткого (дитилин) или длительного действия (ардуан). Однако миорелаксанты вызывают парез всех мышц, в том числе дыхательных, поэтому после их введения всегда переходят на ИВЛ.
Для снижения дозы основного анестетика дополнительно используют нейролептики и оксибутират натрия.
4). Выведение из наркоза :
К концу операции постепенно прекращают введение наркотических препаратов. Больной начинает дышать самостоятельно (в этом случае анестезиолог удаляет интубационную трубку) и приходит в сознание; постепенно восстанавливаются все функции. Если самостоятельное дыхание долго не восстанавливается (например, после использования миорелаксантов длительного действия), то проводят декураризацию с помощью антагонистов - ингибиторов холинэстеразы (прозерин). Для стимуляции дыхательного и сосудодвигательного центров вводят аналептики (кордиамин, бемегрид, лобелин).
Контроль за проведением наркоза
Во время проведения наркоза анестезиолог постоянно контролирует следующие параметры:
1). Каждые 10-15 минут измеряют АД и частоту пульса. Желательно контролировать и ЦВД.
2). У лиц с заболеваниями сердца проводят мониторинг ЭКГ.
3). Контролируют параметры ИВЛ (дыхательный объем, минутный объем дыхания и т.д.), а также парциальное напряжение кислорода и углекислого газа во вдыхаемом, выдыхаемом воздухе и в крови.
4). Контролируют показатели кислотно-щелочного состояния.
5). Каждые 15-20 минут анестезиолог проводит аускультацию легких (для контроля за положением интубационной трубки), а также проверяет проходимость трубки специальным катетером. При нарушении герметичности прилегания трубки к трахее (в результате расслабления мышц трахеи) необходимо подкачать воздуха в манжетку.
Анестезиологическая медсестра ведет наркозную карту, в которой отмечаются все перечисленные параметры, а также наркотические препараты и их дозы (учитывая то, в какую стадию наркоза они были введены). Наркозную карту вкладывают в историю болезни пациента.
Эра современной хирургии началась в 1846 г., когда химиком Ч. Т. Джексоном и стоматологом У. Т. Г. Мортоном были открыты анестезирующие свойства паров эфира и впервые было проведено экстрагирование зуба под общим обезболиванием. Несколько позднее хирург М. Уоррен провел первую в мире операцию (удаление опухоли шеи) под ингаляционным наркозом с использованием эфира. В Росси внедрению техники наркоза способствовали работы Ф. И. Иноземцева и Н. И. Пирогова. Труды последнего (сделал около 10 тыс. наркозов за период Крымской войны) сыграли исключительно большую роль. С этого времени техника проведения наркоза многократно усложнилась и усовершенствовалась, открывая хирургу возможности для необыкновенно сложных вмешательств. Но до сих пор остается открытым вопрос о том, что же такое наркозный сон и каковы механизмы его возникновения.
Для объяснения феномена наркоза выдвигалось большое количество теорий, многие из которых не выдержали проверки временем и представляют сугубо исторический интерес. Таковы, например:
1) коагуляционная теория Бернара (по его представлениям используемые для введения в наркоз препараты вызывали коагуляцию протоплазмы нейронов и изменение их метаболизма);
2) липоидная теория (по ее представлениям наркотизаторы растворяют липидные вещества оболочек нервных клеток и, проникая внутрь, вызывают изменение их метаболизма);
3) протеиновая теория (наркотические вещества связываются с белками-ферментами нервных клеток и вызывают нарушение окислительных процессов в них);
4) адсорбционная теория (в свете этой теории молекулы наркотического вещества адсорбируются на поверхности клеток и вызывают изменение свойств мембран и, следовательно, физиологии нервной ткани); 5) теория инертных газов ; 6) нейрофизиологическая теория (наиболее полно отвечает на все вопросы исследователей, объясняет развитие наркозного сна под воздействием определенных препаратов фазными изменениями в деятельности ретикулярной формации, что приводит к торможению ЦНС).
Наркоз – это искусственно вызываемый глубокий сон с выключением сознания, анальгезией, угнетением рефлексов и миорелаксацией. Становится понятным, что современные анестезиологическое обеспечение оперативного вмешательства, или наркоз, – это сложнейшая многокомпонентная процедура, которая включает в себя:
1) наркотический сон (вызывается препаратами для наркоза). Включает в себя:
а) выключение сознания – полную ретроградную амнезию (в памяти фиксируются события, которые происходили с больным во время наркоза); б) уменьшение чувствительности (парестезию, гипестезию, анестезию);
в) собственно анальгезию;
2) нейровегетативную блокаду. Необходима для стабилизации реакций вегетативной нервной системы на оперативное вмешательство, поскольку вегетатика не во многом поддается контролю со стороны ЦНС и не регулируется наркотизирующими препаратами. Поэтому данный компонент наркоза осуществляется путем использования периферических эффекторов вегетативной нервной системы – холинолитиков, адреноблокаторов, ганглиоблокаторов;
3) миорелаксацию. Использование ее применимо только при эндотрахеальном наркозе с управляемым дыханием, но необходимо при операциях на желудочно-кишечном тракте и больших травматичных вмешательствах;
4) поддержание адекватного состояния жизненно важных функций: газообмена (достигается точным расчетом соотношения вдыхаемой пациентом газовой смеси), кровообращения, нормального системного и органного кровотока. Следить за состоянием кровотока можно по величине артериального давления, а также (косвенно) по количеству мочи, выделяемой за час (дебит-час мочи). Он не должен быть ниже 50 мл/ч. Поддержание кровотока на адекватном уровне достигается разведением крови – гемодилюцией – путем постоянной внутривенной инфузии солевых растворов под контролем центрального венозного давления (нормальна величина 60 мм вод. ст.);
5) поддержание процессов метаболизма на должном уровне. Необходимо учитывать, сколько тепла теряет пациент во время операции, и проводить адекватное согревание или, наоборот, охлаждение пациента.
Показания для проведения оперативного вмешательства под наркозом определяются тяжестью планируемого вмешательства и состояния больного. Чем тяжелее состояние пациента и обширнее вмешательство, тем больше показаний для проведения наркоза. Небольшие вмешательства при относительно удовлетворительном состоянии больного проводят под местным обезболиванием.
Классификация наркоза по пути введения наркотизирующего вещества в организм.
1. Ингаляционный (наркотическое вещество в парообразном виде подается в дыхательную систему пациента и диффундирует через альвеолы в кровь):
1) масочный;
2) эдотрахеальный.
2. Внутривенный.
3. Комбинированный (как правило, вводный наркоз внутривенно вводимым препаратом с последующим подключением ингаляционного нарко
20.Масочный наркоз. Основные наркотические вещества. Стадии наркоза .
Масочный наркоз. При этом виде наркоза анестетик в газообразном состоянии подается в дыхательные пути пациента через маску специальной конструкции. Пациент может дышать сам, или же газовая смесь подается под давлением. При проведении ингаляционного масочного наркоза необходимо заботиться о постоянной проходимости дыхательных путей. Для этого существует несколько приемов.
2. Выведение нижней челюсти вперед (препятствует западению языка).
3. Установление ротоглоточного или носоглоточного воздуховода.
Масочный наркоз достаточно тяжело переносится больными, поэтому используется не так часто – при небольших оперативных вмешательствах, которые не требуют миорелаксации.
Стадии
Первая стадия – анальгезии. Начинается с момента вдыхания паров эфира и продолжается 3-8 минут. Характерно постепенное затемнение сознания, кожа гиперемирована, тахикардия, тахипноэ, давление повышено, зрачки исходной величины или несколько расширены. Рефлексы сохранены, болевая чувствительность резко ослаблена. В этой стадии возможно выполнять кратковременные хирургические вмешательства.
Вторая стадия – возбуждения. Начинается после потери сознания, продолжается 1-5 минут. Характерно речевое и двигательное возбуждение, кожа гиперемирована, тахикардия, тахипноэ, повышено давление, мышцы напряжены, зрачки расширены, реакция на свет сохранена.
Современное хирургическое вмешательство невозможно представить без адекватного обезболивания. Безболезненность хирургических операций в настоящее время обеспечивает целая отрасль медицинской науки под названием анестезиология. Эта наука занимается не только методами обезболивания, но и методами управления функциями организма в критическом состоянии, которым является современный наркоз. В арсенале современного врача-анестезиолога, который приходит на помощь хирургу, большое количество методик – от сравнительно простых (местного обезболивания) до сложнейших методов управления функциями организма (гипотермии, управляемой гипотензии, искусственного кровообращения).
Но так было не всегда. На протяжении нескольких веков как средство борьбы с болью предлагались одуряющие настойки, больных оглушали или даже придушивали, перетягивали нервные стволы жгутами. Другим путем было уменьшение продолжительности оперативного вмешательства (например, Н. И. Пирогов удалял камни из мочевого пузыря менее чем за 2 мин). Но до открытия наркоза полостные операции были недоступны для хирургов.
Эра современной хирургии началась в 1846 г., когда химиком Ч. Т. Джексоном и стоматологом У. Т. Г. Мортоном были открыты анестезирующие свойства паров эфира и впервые было проведено экстрагирование зуба под общим обезболиванием. Несколько позднее хирург М. Уоррен провел первую в мире операцию (удаление опухоли шеи) под ингаляционным наркозом с использованием эфира. В Росси внедрению техники наркоза способствовали работы Ф. И. Иноземцева и Н. И. Пирогова. Труды последнего (сделал около 10 тыс. наркозов за период Крымской войны) сыграли исключительно большую роль. С этого времени техника проведения наркоза многократно усложнилась и усовершенствовалась, открывая хирургу возможности для необыкновенно сложных вмешательств. Но до сих пор остается открытым вопрос о том, что же такое наркозный сон и каковы механизмы его возникновения.
Для объяснения феномена наркоза выдвигалось большое количество теорий, многие из которых не выдержали проверки временем и представляют сугубо исторический интерес. Таковы, например:
1) коагуляционная теория Бернара (по его представлениям используемые для введения в наркоз препараты вызывали коагуляцию протоплазмы нейронов и изменение их метаболизма);
2) липоидная теория (по ее представлениям наркотизаторы растворяют липидные вещества оболочек нервных клеток и, проникая внутрь, вызывают изменение их метаболизма);
3) протеиновая теория (наркотические вещества связываются с белками-ферментами нервных клеток и вызывают нарушение окислительных процессов в них);
4) адсорбционная теория (в свете этой теории молекулы наркотического вещества адсорбируются на поверхности клеток и вызывают изменение свойств мембран и, следовательно, физиологии нервной ткани);
5) теория инертных газов ;
6) нейрофизиологическая теория (наиболее полно отвечает на все вопросы исследователей, объясняет развитие наркозного сна под воздействием определенных препаратов фазными изменениями в деятельности ретикулярной формации, что приводит к торможению ЦНС).
Параллельно велись исследования, посвященные усовершенствованию методов местного обезболивания. Основоположником и главным пропагандистом данного метода обезболивания явился А. В. Вишневский, чьи фундаментальные труды по этому вопросу до сих пор остаются непревзойденными.
2. Наркоз. Его компоненты и виды
Наркоз – это искусственно вызываемый глубокий сон с выключением сознания, анальгезией, угнетением рефлексов и миорелаксацией. Становится понятным, что современные анестезиологическое обеспечение оперативного вмешательства, или наркоз, – это сложнейшая многокомпонентная процедура, которая включает в себя:
1) наркотический сон (вызывается препаратами для наркоза). Включает в себя:
а) выключение сознания – полную ретроградную амнезию (в памяти фиксируются события, которые происходили с больным во время наркоза);
б) уменьшение чувствительности (парестезию, гипестезию, анестезию);
в) собственно анальгезию;
2) нейровегетативную блокаду. Необходима для стабилизации реакций вегетативной нервной системы на оперативное вмешательство, поскольку вегетатика не во многом поддается контролю со стороны ЦНС и не регулируется наркотизирующими препаратами. Поэтому данный компонент наркоза осуществляется путем использования периферических эффекторов вегетативной нервной системы – холинолитиков, адреноблокаторов, ганглиоблокаторов;
3) миорелаксацию. Использование ее применимо только при эндотрахеальном наркозе с управляемым дыханием, но необходимо при операциях на желудочно-кишечном тракте и больших травматичных вмешательствах;
4) поддержание адекватного состояния жизненно важных функций: газообмена (достигается точным расчетом соотношения вдыхаемой пациентом газовой смеси), кровообращения, нормального системного и органного кровотока. Следить за состоянием кровотока можно по величине артериального давления, а также (косвенно) по количеству мочи, выделяемой за час (дебит-час мочи). Он не должен быть ниже 50 мл/ч. Поддержание кровотока на адекватном уровне достигается разведением крови – гемодилюцией – путем постоянной внутривенной инфузии солевых растворов под контролем центрального венозного давления (нормальна величина 60 мм вод. ст.);
5) поддержание процессов метаболизма на должном уровне. Необходимо учитывать, сколько тепла теряет пациент во время операции, и проводить адекватное согревание или, наоборот, охлаждение пациента.
Показания для проведения оперативного вмешательства под наркозом определяются тяжестью планируемого вмешательства и состояния больного. Чем тяжелее состояние пациента и обширнее вмешательство, тем больше показаний для проведения наркоза. Небольшие вмешательства при относительно удовлетворительном состоянии больного проводят под местным обезболиванием.
Классификация наркоза по пути введения наркотизирующего вещества в организм.
1. Ингаляционный (наркотическое вещество в парообразном виде подается в дыхательную систему пациента и диффундирует через альвеолы в кровь):
1) масочный;
2) эдотрахеальный.
2. Внутривенный.
3. Комбинированный (как правило, вводный наркоз внутривенно вводимым препаратом с последующим подключением ингаляционного наркоза).
3. Стадии эфирного наркоза
Первая стадия
Анальгезия (гипнотическая фаза, рауш-наркоз). Клинически эта стадия проявляется постепенным угнетением сознания больного, которое, однако, полностью в эту фазу не исчезает. Речь больного постепенно становится бессвязной. Кожа больного краснеет. Пульс и дыхание незначительно учащаются. Зрачки по размеру такие же, как и до начала операции, реагируют на свет. Самое главное изменение в эту стадию касается болевой чувствительности, которая практически исчезает. Остальные виды чувствительности сохранены. В эту стадию оперативных вмешательств, как правило, не выполняют, но можно проводить небольшие поверхностные разрезы и вправление вывихов.
Вторая стадия
Стадия возбуждения. В эту стадию больной теряет сознание, но происходит усиление двигательной и вегетативной активности. Больной не отдает отчета в своих поступках. Его поведение можно сравнить с поведением человека, находящегося в состоянии сильного алкогольного опьянения. Лицо больного краснеет, напрягаются все мышцы, набухают вены шеи. Со стороны дыхательной системы происходит резкое учащение дыхания, может наблюдаться кратковременная его остановка в связи с гипервентиляцией. Усиливается секреция слюнных и бронхиальных желез. Артериальное давление и частота пульса повышаются. В связи с усилением рвотного рефлекса может наблюдаться рвота.
Нередко у больных возникает непроизвольное мочеиспускание. Зрачки в эту стадию расширяются, реакция их на свет сохранена. Длительность этой стадии при проведении эфирного наркоза может достигать 12 мин, причем наиболее выражено возбуждение у больных, длительно злоупотреблявших алкоголем, и наркоманов. Эти категории пациентов нуждаются в фиксации. У детей и женщин эта стадия практически не выражена. При углублении наркоза пациент постепенно успокаивается, наступает следующая стадия наркоза.
Третья стадия
Стадия наркозного сна (хирургическая). Именно на этой стадии проводятся все оперативные вмешательства. В зависимости от глубины наркоза различают несколько уровней наркозного сна. На всех из них полностью отсутствует сознание, но системные реакции организма имеют отличия. В связи с особой важностью этой стадии наркоза для хирургии целесообразно знать все ее уровни.
Признаки первого уровня , или стадии сохранных рефлексов.
1. Отсутствуют только поверхностные рефлексы, гортанный и роговичный рефлексы сохранены.
2. Дыхание спокойное.
4. Зрачки несколько сужены, реакция на свет живая.
5. Глазные яблоки плавно двигаются.
6. Скелетные мышцы находятся в тонусе, поэтому при отсутствии миорелаксантов операции в брюшной полости на этом уровне не проводят.
Второй уровень характеризуется следующими проявлениями.
1. Ослабевают и затем полностью исчезают рефлексы (гортанно-глоточный и роговичный).
2. Дыхание спокойное.
3. Пульс и артериальное давление на донаркозном уровне.
4. Зрачки постепенно расширяются, параллельно с этим происходит ослабевание их реакции на свет.
5. Движения глазных яблок нет, зрачки устанавливаются центрально.
6. Начинается расслабление скелетных мышц.
Третий уровень имеет следующие клинические признаки.
1. Рефлексы отсутствуют.
2. Дыхание осуществляется только за счет движений диафрагмой, поэтому неглубокое и учащенное.
3. Артериальное давление снижается, частота пульса растет.
4. Зрачки расширяются, и их реакция на обычный световой раздражитель практически отсутствует.
5. Скелетные мышцы (в том числе межреберные) полностью расслаблены. В результате этого часто происходит отвисание челюсти, могут пройти западение языка и остановка дыхания, поэтому анестезиолог в этом периоде всегда выводит челюсть вперед.
6. Переход пациента на этот уровень наркоза опасен для его жизни, поэтому при возникновении подобной ситуации необходимо скорректировать дозу наркотизатора.
Четвертый уровень ранее называли агональным, поскольку состояние организма на этом уровне, по сути дела, критическое. В любой момент из-за паралича дыхания или прекращения кровообращения может наступить смерть. Пациент нуждается в комплексе реанимационных мероприятий. Углубление наркоза на этой стадии – показатель низкой квалификации анестезиолога.
1. Отсутствуют все рефлексы, нет реакции зрачка на свет.
2. Зрачки максимально расширены.
3. Дыхание поверхностное, резко учащено.
4. Тахикардия, пульс нитевидный, артериальное давление значительно понижено, может не определяться.
5. Тонус мышц отсутствует.
Четвертая стадия
Наступает после прекращения подачи наркотизатора. Клинические проявления этой стадии соответствуют обратному развитию таковых при погружении в наркоз. Но они, как правило, протекают более быстро и не столь резко выражены.
4. Отдельные виды наркоза
Масочный наркоз. При этом виде наркоза анестетик в газообразном состоянии подается в дыхательные пути пациента через маску специальной конструкции. Пациент может дышать сам, или же газовая смесь подается под давлением. При проведении ингаляционного масочного наркоза необходимо заботиться о постоянной проходимости дыхательных путей. Для этого существует несколько приемов.
2. Выведение нижней челюсти вперед (препятствует западению языка).
3. Установление ротоглоточного или носоглоточного воздуховода.
Масочный наркоз достаточно тяжело переносится больными, поэтому используется не так часто – при небольших оперативных вмешательствах, которые не требуют миорелаксации.
Преимущества эндотрахеального наркоза . Это обеспечение постоянной устойчивой вентиляции легких и предупреждение закупорки дыхательных путей аспиратом. Недостаток – более высокая сложность выполнения данной процедуры (при наличии опытного анестезиолога данный фактор не имеет особого значения).
Эти качества эндотрахеального наркоза обусловливают область его применения.
1. Операции с повышенным риском аспирации.
2. Операции с применением миорелаксантов, особенно торакальных, при которых часто может возникнуть потребность раздельной вентиляции легких, что достигается применением двухпросветных интубационных трубок.
3. Операции на голове и шее.
4. Операции с поворотом тела на бок или живот (урологические и др.), при которых самостоятельное дыхание резко затрудняется.
5. Длительные оперативные вмешательства.
В современной хирургии сложно обойтись без применения миорелаксантов.
Эти препараты используются для проведения наркоза при интубированной трахее, полостных операциях, особенно при проведении оперативных вмешательствах на легких (интубация трахеи двухпросветной трубкой позволяет проводить вентиляцию только одного легкого). Они обладают свойством потенцировать действие других компонентов наркоза, поэтому при их совместном применении концентрация анестетика может быть снижена. Помимо наркоза, они используются в лечении столбняка, экстренной терапии ларингоспазма.
Для проведения комбинированного наркоза одновременно применяется несколько препаратов. Это либо несколько препаратов для ингаляционного наркоза, либо сочетание внутривенного и ингаляционного наркоза, либо применение анестетика и миорелаксанта (при вправлении вывихов).
В комбинации с наркозом используются и специальные методы воздействия на организм – управляемая гипотония и управляемая гипотермия. С помощью управляемой гипотонии добиваются снижения перфузии тканей, в том числе в зоне оперативного вмешательства, что приводит к минимизации кровопотери. Управляемая гипотермия или снижение температуры либо всего организма, либо его части приводят к снижению потребности тканей в кислороде, что позволяет проводить длительные вмешательства с ограничением или выключением кровоснабжения.
5. Осложнения наркоза. Особые формы обезболивания
Особыми формами обезболивания являются нейролептаналгезия – использование для обезболивания сочетания нейролептика (дроперидола) и обезболивающего препарата (фентанила) – и атаралгезия – использование для обезболивания транквилизатора и обезболивающего препарата. Эти методы могут использоваться при небольших вмешательствах.
Электроаналгезия – специальное воздействие на кору головного мозга электрическим током, что приводит к синхронизации электрической деятельности коры в ? -ритме, который формируется и при наркозе.
Проведение наркоза требует присутствия специалиста-анестезиолога. Это сложнейшая процедура и очень серьезное вмешательство в функционирование организма. Правильно проведенный наркоз, как правило, не сопровождается осложнениями, но все же они случаются даже у опытных анестезиологов.
Количество осложнений наркоза чрезвычайно велико.
1. Ларингиты, трахеобронхиты.
2. Обструкция дыхательных путей – западение языка, попадание в дыхательные пути зубов, протезов.
3. Ателектазы легкого.
4. Пневмонии.
5. Нарушения в деятельности сердечно-сосудистой системы: коллапс, тахикардия, прочие нарушения ритма сердца вплоть до фибрилляции и остановки кровообращения.
6. Травматические осложнения при интубации (ранения гортани, глотки, трахеи).
7. Нарушения моторной деятельности желудочно-кишечного тракта: тошнота, рвота, регургитация, аспирация, парез кишечника.
8. Задержка мочи.
9. Гипотермия.